膵癌は本邦において増加傾向にあり、癌死亡原因の上位を占める疾患です。国立がん研究センターの公表値では、日本の膵癌は2021年の罹患数 45,819例、2024年の死亡数 41,235人です。人口10万対では、罹患率 36.5、死亡率 34.3で、罹患数と死亡数が近く、国内でも予後不良な癌といえます。厚労省の人口動態統計では、膵癌死亡数は2000年 22,927人から2023年 40,175人へ増加しています。高齢化の影響は大きいものの、膵癌の社会的負担がこの20年余で明確に増してきたことを示します1)。膵癌の問題は、自覚症状に乏しく、発見時にはすでに進行していることが多い点にあります。
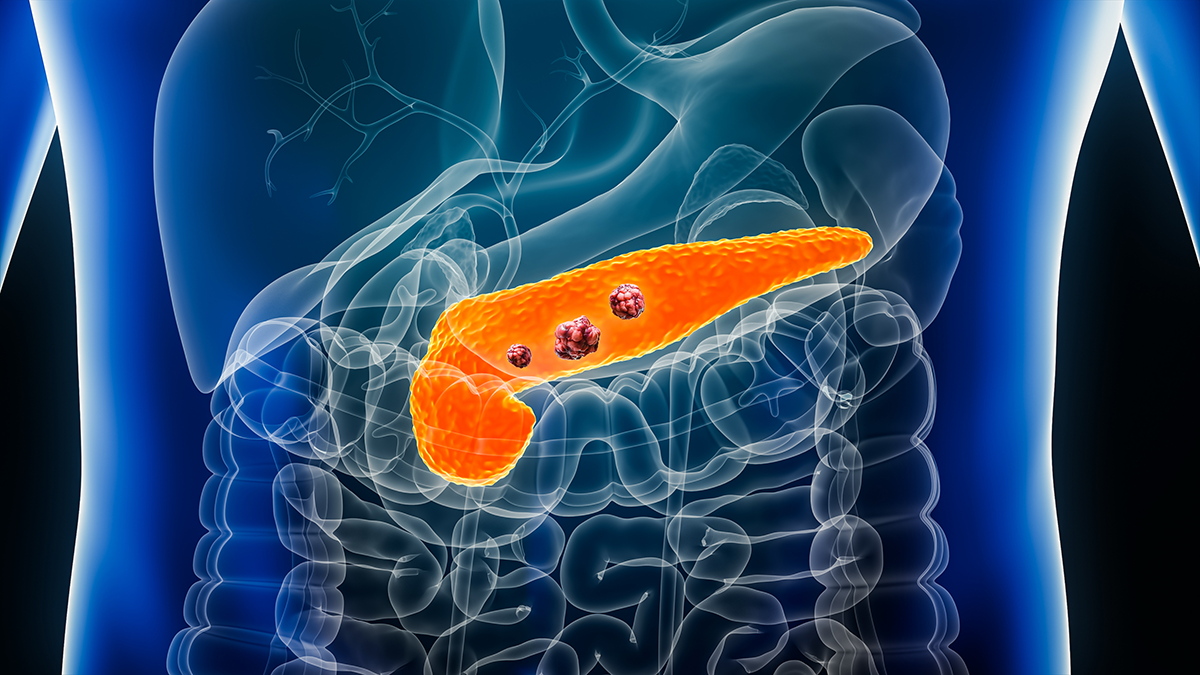
膵癌は突然できるわけではなく、膵管上皮内腫瘍と呼ばれる小さな前癌病変から何年もかけて徐々に進行します。そして2cmを超えて大きくなってしまうと、周囲血管浸潤やリンパ節転移を伴う頻度が上昇します。一方で、10mm未満、膵管上皮内癌、膵管拡張や膵実質の萎縮のみを契機に診断される早期癌といった段階では、根治切除の可能性が大きく高まります。
実際に、微小な癌症例の5年生存率は進行癌と比較して顕著に良好であり、10mm以内での発見が極めて重要であることが示されています。2017年に膵癌早期診断研究会(JEDPAC)で集積されたStage0(51例)とStage I(149例)を合わせた200例の検討では、10年生存率がStage0では94.7%、Stage I(TS1a)では93.8%、Stage I(TS1b)では78.9%であり、小径で診断された膵癌の予後は良好であることが報告されています2)。
膵癌診療ガイドラインにおいても、早期診断の重要性が強調されています。特に、腫瘍径10mm未満で診断される症例では、切除可能率および長期生存率が明らかに高いことが記載されています。膵癌においては「大きさ」がそのまま予後と直結するといっても過言ではありません。したがって膵癌の対策は「症状が出てから診断される」より、「小さいうちに診断される」ことが肝要です。
膵癌診療ガイドラインは膵癌が発症しやすい人として以下の方をあげています。以下に該当する人は特に膵癌発症のリスクがあるため定期的に検査を受けることが勧められます。
これらに該当する場合では、定期的な画像評価が重要です。場合によっては総合病院での精査が必要なこともありますので適切な施設にご紹介をします。
膵癌の初発症状は様々なものがありますが、次の症状がある場合は膵臓の検査を検討してください。
最も頻度が高いのは腹痛です。しかし、早期の膵癌のStage0、Iでは症状を有する場合は25%とされています。つまり症状が出る前に診断をされることが肝要です。
膵癌が存在する場合にはアミラーゼやリパーゼなどの膵酵素が上昇をすることがあります。しかし、膵癌があっても膵酵素が上昇するのは20%に留まるとされています。また、腫瘍マーカーとしてCA19-9やDupan-2やSpan-1といったマーカーが上昇することがあります。しかし、ある種の血液型の方は上昇しないこともあることと、早期の膵癌の場合には陽性率がCA19-9で53.2%、Dupan-2で37.2%、Span-1で50.7%とされています。つまり血液検査だけでは早期発見には適さないといえます。
膵癌診療ガイドラインでは、ハイリスク症例に対する定期的な画像評価が推奨されています。当院ではまず、体表から行う腹部超音波検査(体表式超音波)をスクリーニングとして実施しています。腹部超音波は痛みもなく体に負担はなく、放射線被曝もなく繰り返し可能な検査です。
とくに主膵管径の変化や嚢胞性病変の経時的増大は重要な警告サインとなります。上記の所見がある場合やリスクファクターがある場合や臨床上膵癌の可能性が高いと判断された場合には総合病院にご紹介をして造影CTや超音波内視鏡などの検査を受けていただきます。
岡山大学病院を中心として、膵癌の早期発見を目指す「膵癌桃太郎プロジェクト」が進められています。このプロジェクトでは、地域の診療所と基幹病院が連携し、腹部超音波検査や血液検査などで膵癌のリスクがある方を早期に見つけ、必要に応じて専門検査につなげることで、膵癌をできるだけ小さい段階で発見することを目指しています。
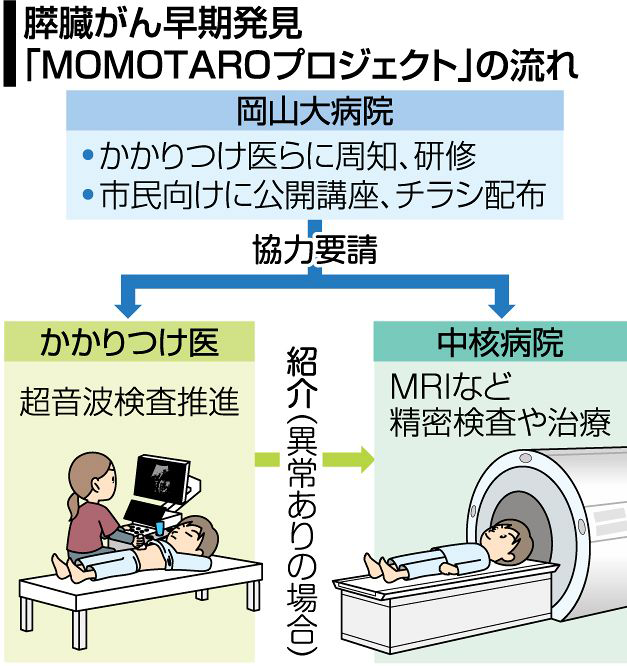
山陽新聞 「膵がん早期発見プロジェクト生存率向上へ岡山大病院など始動」2025年09月24日より転載
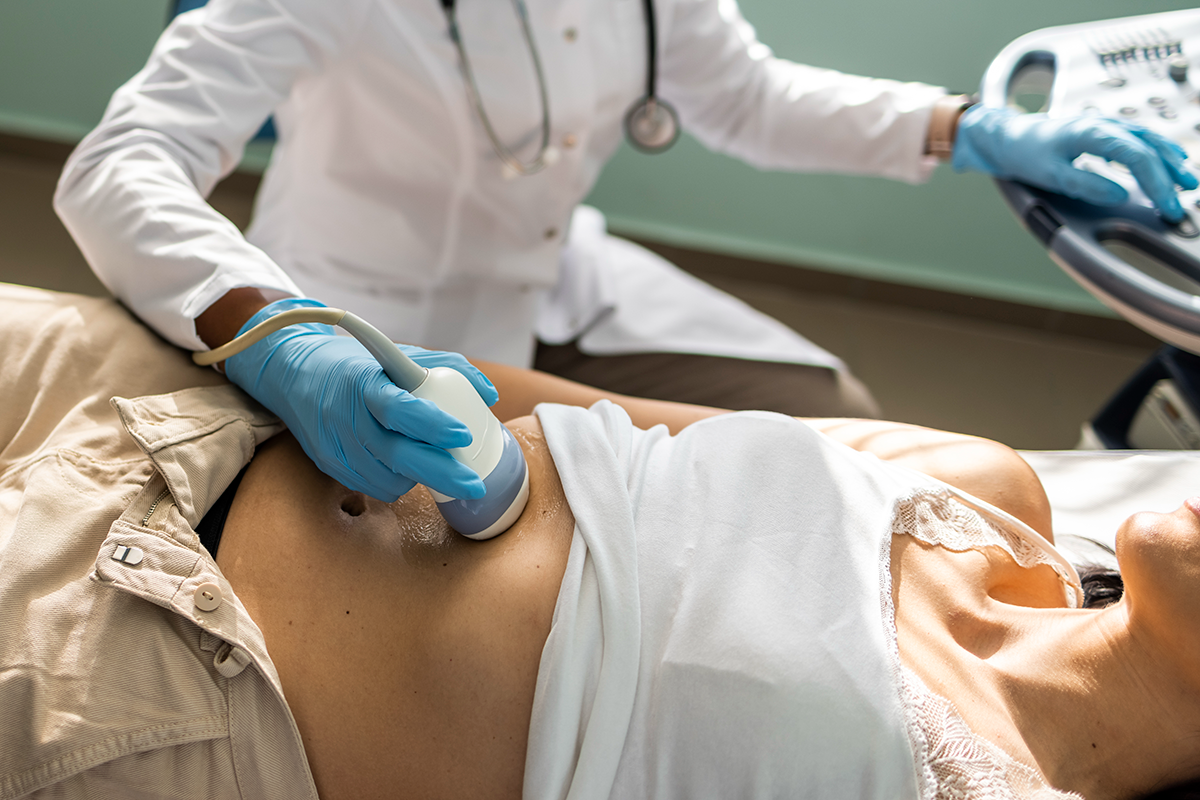
体表超音波やCTで明らかな腫瘤を形成しない段階の膵癌では、超音波内視鏡(EUS)が極めて有用です。EUSは胃・十二指腸内から膵臓を至近距離で観察できるため、微細な変化を描出可能です。
ガイドライン上も、小病変の描出能においてEUSはCTやMRIを上回る場合があるとされています。早期に膵癌を診断するためには非常に有効な検査ですので必要と判断した場合には総合病院にご紹介をします。
現時点で膵癌を完全に予防する方法は確立されていません。しかし、以下の取り組みにより、「進行してから見つかる膵癌」を減らすことは可能です。
当院では、日常診療の中でリスク評価を行い、必要に応じて体表式腹部超音波検査を施行します。膵癌の疑わしい所見がある場合には、近隣の総合病院と連携しながら、10mm未満での診断を目標とした膵癌早期発見体制を整えています。
膵癌は依然として予後不良の疾患です。しかし、小さいうちに見つけることができれば、治せる可能性がある癌です。「症状がないから大丈夫」ではなく、「小さいうちに確認する」ことが、命を守る最も確実な方法です。膵癌がご心配な方、ハイリスクに該当する方は、どうぞご相談ください。早期発見こそが、最良の治療です。
